Любое заболевание — удар по организму. Здоровье женского организма должно оберегаться с особой тщательностью и заботой. Ведь это одна из основных ценностей человечества. К сожалению, легкомысленное отношение к здоровью иногда приводит к необратимым последствиям, одно из которых — бесплодие.
Практически каждая женщина хотя бы раз в жизни сталкивалась с таким неприятным явлением, как инфекционное гинекологическое заболевание. Кто-то беспечно не придает ему особого значения, хотя оно может вызвать массу неприятных симптомов. Кто-то занимается самолечением. Самые сознательные обращаются за советом к специалисту, однако нередко прерывают лечение после первых признаков улучшения. В результате запущенное заболевание приобретает хроническую форму и может привести к бесплодию.
Бесплодие семейных пар в последние десятилетия стало обсуждаемой и животрепещущей проблемой. Число бесплодных россиянок ежегодно увеличивается на 200-250 тыс. человек. На сегодняшний день в России 78 млн женского населения, из них 39,1 млн — репродуктивного возраста, среди которых 6 млн страдают бесплодием. Кроме того, ежегодно в России делается 1,7 млн абортов. Этот факт также не добавляет статистике позитивной динамики, ведь возможные осложнения после искусственного прерывания беременности могут также привести к бесплодию. Именно поэтому необходимо уделять особенное внимание сохранению женского репродуктивного здоровья, адекватному и своевременному лечению инфекционно-воспалительных заболеваний и профилактике их возникновения.
Инфекционно-воспалительные заболевания половых органов занимают ведущее место в структуре гинекологической патологии. По данным ВОЗ, ежегодно в мире регистрируется от 92 до 95 млн случаев урогенитального хламидиоза — заболевания, занимающего одно из первых мест в структуре заболеваний, передаваемых половым путем (ЗППП).
В России по официальной статистике общий уровень заболеваемости ЗППП за последние пять лет увеличился на 37,5%.
Предрасполагающие факторы риска развития инфекционно-воспалительных заболеваний женской половой сферы:
•низкий социально-экономический статус, наличие инфекций, передаваемых половым путем (ИППП), в анамнезе;
•наличие хронических эндогенных интоксикаций (хронический алкоголизм, наркомания и др.);
•раннее начало половой жизни, частая смена половых партнеров;
•отсутствие применения индивидуальных средств защиты и первичной профилактики ИППП;
•внутриматочные манипуляции — прерывание беременности, введение внутриматочных контрацептивов, гистеросальпингография, малоинвазивная хирургия и т.д.;
•отсутствие или недооценка рациональных методов профилактики инфекционных осложнений в ходе хирургических вмешательств на органах половой сферы.
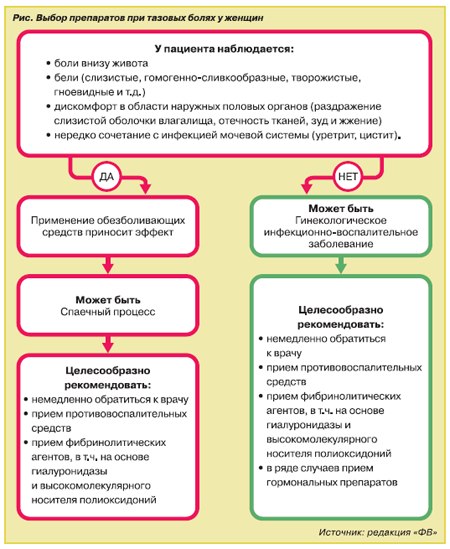
К инфекционно-воспалительным заболеваниям относят: вульвит, бартолинит, вагинит (кольпит), вульво-вагинит и цервицит (эндоцервицит), эндометрит, метроэндометрит, параметрит, сальпингоофорит, тубоовариальный абсцесс и пельвиоперитонит. В структуре инфекционно-воспалительных заболеваний женской половой сферы одно из первых мест занимают вагинальные инфекции и дисбиозы. Они встречаются в среднем в 30-80% случаях. Основные клинические проявления гинекологических инфекционно-воспалительных заболеваний:
•бели — патологические (слизистые, гомогенно-сливкообразные, творожистые, гноевидные и т.д.) выделения из наружных половых путей, характер и степень выраженности которых зависят от возбудителя инфекционно-воспалительного процесса;
•дискомфорт в области наружных половых органов, обусловленный обильными выделениями, раздражением слизистой оболочки влагалища, отечностью тканей, зудом и жжением;
•нередко сочетание с инфекцией мочевой системы (уретрит, цистит).
Гинекологические инфекционно-воспалительные заболевания могут привести к формированию многочисленных нарушений женской репродуктивной системы: бесплодие, привычное невынашивание беременности и др. Широкое распространение ЗППП, изменение нормального состава вагинального микробиоценоза являются причинами развития патологии беременности, плода и новорожденного.
Мнение специалиста
Ирина Русанова, акушер-гинеколог высшей категории
Лечение любой формы бесплодия — это сложный комплексный труд врача и пациентки. Здесь, как говорится, все способы хороши: применение и медикаментозной терапии, и физиотерапевтических методов реабилитации. Но заболевание всегда лучше предотвратить, чем лечить.
Воспалительные процессы половой сферы женщины в подавляющем большинстве случаев являются причиной так называемого трубно-перитонеального бесплодия, вызванного наличием спаечного процесса в маточных трубах или органах малого таза. Этот вид бесплодия составляет 60% среди общего количества случаев. Поэтому особое внимание необходимо уделять лечению инфекционно-воспалительных заболеваний женской половой сферы. Это позволит избежать серьезных осложнений в будущем.
Спаечный процесс обусловлен образованием соединительнотканных тяжей непосредственно в маточных трубах или органах малого таза. Подобные изменения приводят к нарушению функционирования этих органов, к их деформации. Нередко процесс может усугубляться воспалением окружающих тканей. Все это приводит к тому, что яйцеклетка не может пройти по маточной трубе в полость матки и попадает в брюшную полость, где и погибает.
Среди причин развития спаечного процесса также необходимо выделить наследственную предрасположенность, интенсивность и длительность воспалительного процесса в маточных трубах и наличие у женщины заболеваний невоспалительного характера, например эндометриоза.
Правильное применение комплекса лекарственных средств — залог успеха в лечении любого заболевания. Особенно эффективным считается использование препаратов, обладающих целым рядом терапевтических эффектов.
Пациенткам со спаечным процессом в малом тазу на фоне воспалительных заболеваний придатков матки с целью уменьшения степени выраженности спаечного процесса, а также в комплексном лечении для восстановления проходимости маточных труб при трубно-перитонеальном бесплодии, коррекции воспалительных нарушений и профилактики развития прогрессирующего фиброзного процесса целесообразно рекомендовать комбинированный препарат с гиалуронидазой и высокомолекулярным носителем Полиоксидоний.
В основе действия препарата лежит способность подавлять активную фазу воспаления, предотвращая реактивное образование соединительнотканных волокон, и, кроме того, вызывать обратное развитие фиброза. Препарат обладает ферментативной протеолитической и противовоспалительной активностью. Гиалуронидазная активность препарата на основе гиалуронидазы является отправной точкой действия: гиалуронидаза расщепляет глюкозаминогликаны — основу соединительной ткани. При этом препарат не повреждает нормальную соединительную ткань, а вызывает деструкцию измененной по составу и структуре соединительной ткани в области фиброза. Препарат на основе гиалуронидазы и высокомолекулярного носителя Полиоксидоний обладает хорошими фармакокинетическими характеристиками: высокой скоростью всасывания, проникновением во все органы и ткани и хорошими параметрами выведения. Необходимо отметить, что препарат совместим со многими лекарственными средствами, в т.ч. с антибактериальными, противовирусными и противогрибковыми препаратами, глюкокортикостероидами. Это дает возможность использовать его в комплексном лечении инфекционно-воспалительных заболеваний женских половых органов. Препарат используется также в послеабортном периоде для снижения риска воспалительных осложнений в комбинации с низкодозированными оральными контрацептивами, в течение 1-2 месяцев после прерывания беременности в виде внутримышечных инъекций с интервалом 4-5 дней на курс всего 5-10 инъекций. Дозировку и режим введения препарата назначает врач в зависимости от течения заболевания и состояния пациентки.
Статья опубликована в газете «Фармацевтический вестник»




